Процедура ЭКО (искусственное оплодотворение)

Процедура ЭКО — метод экстракорпорального оплодотворения. Этот всемирно известный метод считается основным способом лечения бесплодия. Доказана его эффективность при любых формах бесплодия. Также его можно считать единственным выходом для семейных пар, в которых мужчина является бесплодным.
Из истории
Экстракорпоральное оплодотворение является достаточно молодым методом лечения бесплодия. Первые попытки провести такое оплодотворение предпринимались еще два столетия назад. В качестве полноценного метода его впервые применили в 1978 году в Великобритании.
ЭКО (экстракорпоральное оплодотворение)
В основе метода экстракорпорального оплодотворения лежит встреча в пробирке подготовленных сперматозоидов и яйцеклеток. После этого они подсаживаются в матку суррогатной матери или бесплодной женщины. Достаточно часто благоприятным исходом процедуры становится многоплодная беременность. Поскольку в процессе ЭКО используется несколько яйцеклеток, может зачаться двойня или тройня. При желании женщины лишние зародыши могут быть изъяты, однако такая редукция может привести к гибели и последующему выкидышу оставшихся.
Успешные случаи при проведении процедуры ЭКО составляют около 30-35%. Метод ЭКО оплодотворения демонстрирует свою эффективность при таких формах бесплодия, когда невозможно устранить препятствующую зачатию причину: если удалены маточные трубы после внематочной беременности; если воспалительные заболевания привели к нарушению проходимости маточных труб, а возможности восстановить ее нет.

Врачи-андрологи разработали специальные методы, позволяющие получить сперму искусственным путем с помощью операции или пункции. К ним прибегают, если обнаруживается недостаток спермы или сперматозоидов в ней. Если в паре бесплоден мужчина, проводить зачатие в пробирке необязательно. Более простой путь: ввести в полость матки сперму, полученную искусственным путем. Тем не менее, следует учесть сложность такого способа получения сперматозоидов и сопоставить шансы на успех. При процедуре ЭКО этих шансов больше.
Подготовка к процедуре ЭКО
Обратившуюся в центр ЭКО пару отправляют на обязательное обследование. Список обследования женщины включает в себя анализы на сифилис, гепатит и СПИД, анализ крови на гормоны и УЗИ. Мужчина сдает спермограмму. Если возникает необходимость, проводятся также генетические анализы. В среднем обследование длится две недели. Результатом становится определение метода лечения бесплодия, который будет самым эффективным для каждой конкретной пары.
Важным условием является соблюдение сроков годности всех анализов. Для назначения ЭКО оплодотворения важно, чтобы информация о паре была самой актуальной. Если анализы отклоняются от нормы, назначается и проводится лечение, после которого контрольные анализы сдаются заново. К началу стимуляции овуляции женщина допускается лишь после того, как все показатели нормализуются.
Этапы ЭКО
Процесс искуственного экстракорпорального оплодотворения (ЭКО) состоит из нескольких этапов.
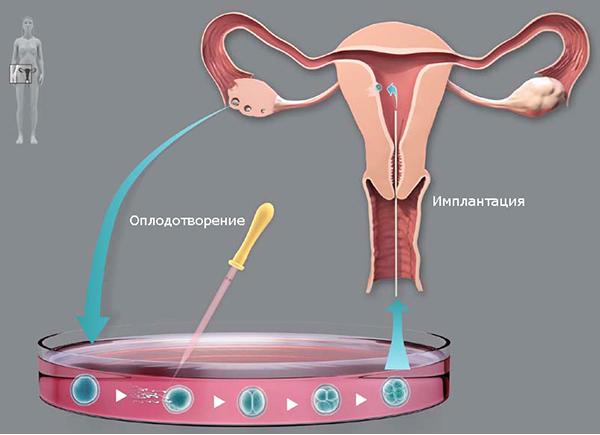
Суть этих медицинских манипуляций заключается в следующем: получить несколько зрелых яйцеклеток, оплодотворить их в пробирке (in vitro) и перенести в полость матки полученные эмбрионы.
Перечень этапов значительно сокращен, если ЭКО проводится по криопротоколу. При этой программе не требуется стимулировать овуляцию, проводить пункцию фолликулов и культивировать эмбрионы. Вся процедура при этом заключается в гормональной подготовке организма, переносе размороженных эмбрионов и последующей поддержке беременности.
Этап 1: стимулирование овуляции
Чтобы успешно провести процедуру ЭКО, необходим определенный запас эмбрионов. Чтобы его получить, женщина проходит курс гормонального лечения. На протяжении в среднем двух недель каждый день она инъекционно вводит себе специальные гормональные препараты. Они предназначены для стимуляции роста и созревания нескольких фолликулов, а не одного-двух, как происходит при обычном цикле.
Проведение этого этапа рассчитывается, начиная со 2-3 дня цикла.
Этап 2: пункция фолликулов
После созревания фолликулы извлекают из яичников. В амбулаторных условиях проводится пункция: фолликулы вынимаются через влагалище специальной иглой. Процесс контролируется с помощью УЗИ. Вероятность получения травм и осложнений после этой процедуры крайне мала. Этот этап проводится на 13-15 день цикла.
Фолликулы, полученные на этом этапе, помещают в специальные контейнеры, наполненные близкой к физиологической питательной средой. Затем они оказываются в эмбриологической лаборатории.
Партнер в этот же день сдает сперму.
Этап 3: оплодотворение in vitro
В тот же день, когда проводится пункция, полученные фолликулы оплодотворяются.
Сперма, предназначенная для проведения оплодотворения in vitro, предварительно обрабатывается особым образом. Это позволяет участвовать в процессе только самым лучшим (здоровым и наиболее подвижным) сперматозоидам.
Отобранные таким образом сперматозоиды вместе с яйцеклеткой помещаются в специальную емкость, в которой и происходит сам процесс оплодотворения.
В том случае, если наблюдается недостаток подвижных сперматозоидов, используется метод ИКСИ или ПИКСИ. Он заключается в том, что в яйцеклетку очень тонкой стеклянной трубочкой вводится один-единственный сперматозоид, обладающий наибольшей фертильностью.
Этап 4: культивирование эмбрионов
Этот этап длится от 3 до 5 дней
После оплодотворения яйцеклетку в специальной питательной среде переносят в инкубатор, в котором и развивается эмбрион. Лаборатория, в которой хранится эмбрион, оснащена по последнему слову техники, чтобы создать и поддерживать благоприятные условия, полностью схожие с физиологическими условиями маточных труб.
На 3-4 день этого этапа можно провести преимплантационную генетическую диагностику. Она выявляет генные и хромосомные нарушения в развивающемся эмбрионе. Благодаря этому исследованию можно выбрать только здоровые эмбрионы для переноса в матку
Этап 5: перенос эмбрионов в матку
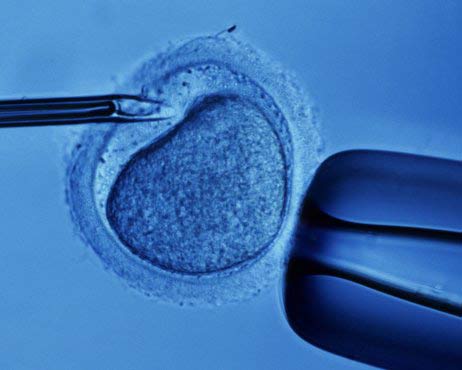
Врач-эмбриолог в каждом индивидуальном случае определяет стадию развития здоровых эмбрионов, на которой их переносят в матку.
Процедура переноса контролируется УЗИ. Сам перенос осуществляется тонким гибким катетером. Для этой процедуры не требуется анестезия, т.к. она абсолютно безболезненна. Продолжается она примерно минуту.
Обычно переносится один-два эмбриона. Неиспользованные здоровые эмбрионы могут быть заморожены с помощью метода витрификации. Он предотвращает образование в среде ледяных кристалликов и гарантирует, что эмбрионы после размораживания будут жизнеспособны. Сохраненные таким образом эмбрионы можно будет использовать при втором цикле, если в первый раз беременность не наступила.
Врач-репродуктолог ведет и тщательно контролирует все этапы процедуры ЭКО. После их завершения медицинский специалист подбирает индивидуальную схему поддержки развития беременности с помощью лекарственных препаратов.
Этап 6: контроль развития и поддержка беременности
По назначению лечащего врача-репродуктолога женщина должна принимать специально подобранные гормональные препараты. Они поддерживают беременность и способствуют ее развитию. Эти терапевтические меры принимаются строго после того, как будущая мать сдаст анализ крови на гормоны. Для своевременной корректировки дозировок гормональных препаратов терапия по поддержанию беременности контролируется УЗИ.
Спустя две недели с момента переноса эмбриона женщина сдает анализ крови на ХГЧ (хорионический гонадотропин человека). Этот гормон известен как «гормон беременности». Именно он регулирует гормональные процессы, происходящие в женском организме всю беременность.
Еще одним подтверждением беременности становится проведенное УЗИ через неделю после анализа на ХГЧ. Чтобы диагностировать сердцебиение плода, делается еще одно УЗИ спустя три недели.
Хорионический гонадотропин человека
При беременности уровень ХГЧ повышается. Этот гормон помогает вырабатывать эстроген и прогестерон. Его образуют две важные части — альфа и бета субъединицы.
Определены нормы содержания этого гормона в крови. Они изменяются в зависимости от срока беременности.
Если уровень ХГЧ в крови женщины значительно повышен, это может свидетельствовать о следующем:
- беременность многоплодная (женщина вынашивает двойню, тройню);
- у женщины возник пузырный занос;
- неверное определение срока беременности (т.е. он больше, чем предполагалось).
Если анализ крови на ХГЧ показывает превышение нормы, медицинские специалисты рекомендуют сделать его повторно через 2-3 суток. Это исключит вероятные ошибки и позволит отследить изменения показателя.
Если уровень ХГЧ в крови женщины очень низкий, это может свидетельствовать о следующем:
- у женщины внематочная или замершая беременность;
- риск выкидыша очень высок;
- неверное определение срока беременности (т.е. он меньше, чем предполагалось).
При успешном развитии беременности уровень ХГЧ увеличивается непрерывно до 8-11 недели, затем идет на спад.
Попытки ЭКО
Многих женщин волнует вопрос: что делать тем 65-70% женщин, беременность у которых после искусственного оплодотворения не наступила? Сколько попыток процедуры ЭКО искуственного оплодотворения можно предпринять?
Универсального ответа на этот вопрос не существует. Каждый отдельный случай предполагает индивидуальный ответ. Процедура ЭКО сама по себе безопасна. Повторять ее можно несколько раз. Для некоторых пар успешной становится 8-10 попытка. Лечащий врач-репродуктолог определяет разумное количество этих попыток индивидуально для каждой ситуации. Для последующих попыток можно использовать эмбрионы, которые не были задействованы в предыдущие разы.
Проведение процедуры ЭКО у женщин с удаленными яичниками и у женщин в менопаузе
Возможность благополучного наступления беременности и вынашивания ребенка есть у всех женщин со здоровой маткой.
Процедуру ЭКО применяют для оплодотворения пациенток в возрасте 40-50 лет. Чаще всего их обращение к этому методу вынужденное: поздний брак, после гибели ребенка и т.д. Если состояние здоровья женщины этого возраста разрешает вынашивание ребенка, она может воспользоваться методом ЭКО.
На первый триместр беременности лечащий врач назначает женщинам в возрасте 40-50 лет заместительную гормональную терапию. После ее отмены беременность развивается самостоятельно.
Осложнения при процедуре ЭКО
ЭКО, как и любое медицинское вмешательство, связано с риском возникновения осложнений. Вероятность этого невысока, изменения в организме женщины обратимы.
Основным риском ЭКО является синдром гиперстимуляции. Он может возникнуть на этапе приема гормональных препаратов. На его развитие влияет повышенная выработка вазоактивных веществ и некоторых гормонов.
Наиболее часто встречается легкая форма синдрома гиперстимуляции. Это выражается в сконцентрированном в нижней части живота дискомфорте, который сопровождает чувство распирания, тяжести и легкой болезненности.
Осложнения после пункции яичников крайне редки. Их природа такая же, как у осложнений после любой иной малоинвазивной процедуры.
Если иммунитет женщины ослаблен, могут возникнуть инфекционные осложнения с очагом на месте прокола. Для лечения этого состояния применяется антибиотикотерапия.
Вероятность возникновения кровотечения минимальна. Оно может возникнуть в течение нескольких дней после пункции из-за нанесения повреждений близлежащим органам (мочевому пузырю, кишечнику) или разрыва лютеиновой кисты яичника.
Этап переноса эмбриона в полость матки проводится без анестезии, благодаря чему сразу отсекаются последствия, которые связаны с наркозом. Катетер, используемый на этом этапе, может вызвать неприятные ощущения исключительно в том случае, если цервикальный канал у женщины деформирован. Этот этап считается самым безопасным. Вероятные осложнения этого этапа связаны не с самой процедурой помещения эмбрионов в матку, а непосредственно с наступившей беременностью. Самое частое осложнение — многоплодная беременность. Случаи внематочной беременности крайне редки — 2-3%.
В нашей клинике вы можете пройти обследование и получить подробную консультацию врача.
Стоимость услуг
| Услуга | Цена, руб. |
|---|---|
| Консультация репродуктолога | 950 |
| Консультация гинеколога | 650 |
| Назначение схемы лечения по результатам обследования | 1500 |
Смотрите также



